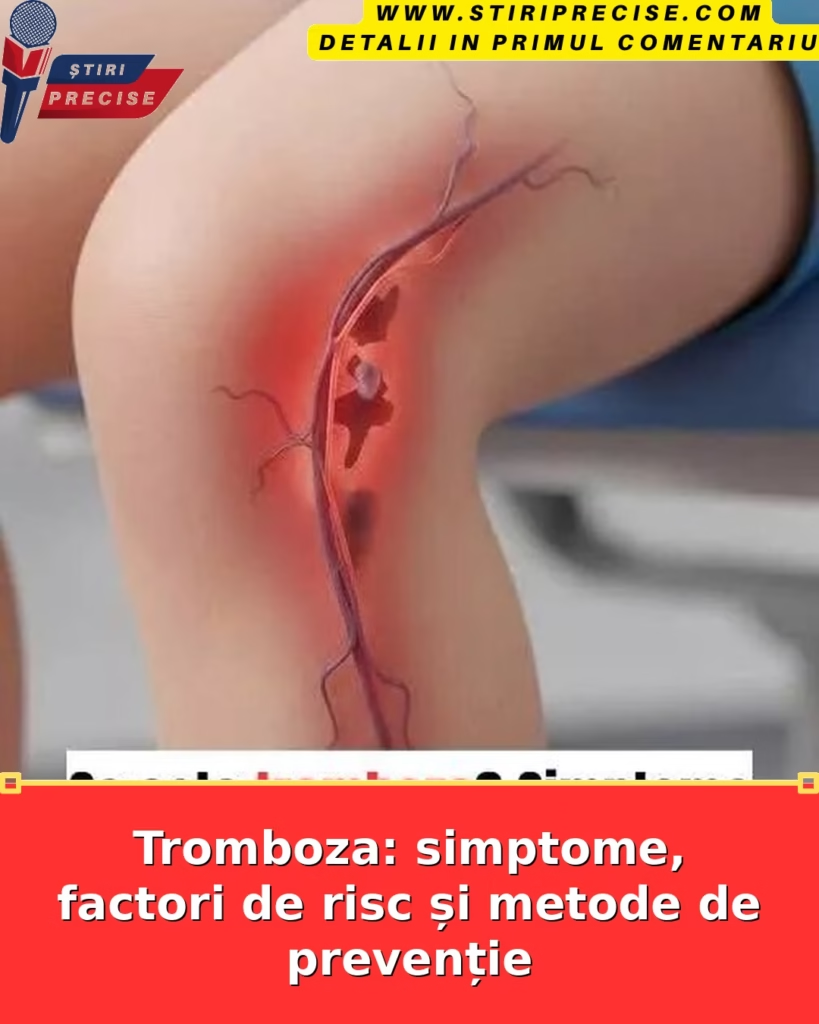
Tromboza înseamnă formarea unui cheag de sânge care blochează parțial sau complet circulația într-un vas. Poate afecta venele (cel mai des tromboza venoasă profundă – TVP, la nivelul membrelor inferioare) sau arterele (tromboza arterială, cu risc de infarct ori accident vascular cerebral). Când un fragment din cheag se desprinde și ajunge în plămâni, vorbim despre embolie pulmonară, o urgență medicală.
Ce este tromboza și de ce apare
Cheagurile se formează atunci când echilibrul natural dintre coagulare și fluiditatea sângelui se rupe. Trei mecanisme stau cel mai frecvent la bază: staza sângeluilezarea peretelui vascular (traumatisme, intervenții chirurgicale) și tendința crescută de coagulare (anumite boli, sarcină, medicație). Nu toate cheagurile sunt la fel: unele se dezvoltă lent și pot trece neobservate, altele apar brusc și produc simptome intense.
TVP afectează de obicei gambele sau coapsele, dar poate apărea și în vene pelvine ori brațe. Complicațiile pot fi imediate (embolii) sau tardive, cum ar fi sindromul posttrombotic, cu umflare cronică și disconfort al membrului.
Simptome, factori de risc și prevenție
Semne posibile de TVP: durere sau sensibilitate la nivelul gambei/coapsei, umflare unilaterală a membrului, senzație de căldură, piele roșiatică ori violacee, vene mai vizibile. Simptomele pot varia de la discrete la evidente; absența durerii nu exclude diagnosticul.
Semne posibile de embolie pulmonară: respirație dificilă apărută brusc, durere toracică ce se accentuează la inspirație, tuse uneori cu sânge, amețeală, bătăi rapide ale inimii. La astfel de manifestări, apelați imediat 112.
Semne posibile de tromboză arterială: durere intensă și bruscă într-un membru, paloare, răceală, lipsa pulsului sau dificultăți de mișcare. Dacă apar simptome de accident vascular – asimetrie facială, slăbiciune bruscă la un braț sau un picior, tulburări de vorbire – solicitați de urgență ajutor medical.
Factorii de risc includ: imobilizarea (zboruri lungi, drumuri prelungite, stat îndelungat pe scaun), intervenții chirurgicale – mai ales ortopedice –, traumatisme, sarcina și lăuzia, contraceptive combinate sau terapie hormonală, cancerul și tratamentele oncologice, antecedente personale ori familiale de tromboză, trombofilii ereditare, vârsta înaintată, obezitatea, fumatul, insuficiența cardiacă, afecțiunile inflamatorii și infecțiile severe. Riscul poate crește temporar și în timpul unor boli acute.
Ce puteți face pentru prevenție (mai ales dacă aveți factori de risc): mențineți-vă activi, ridicați-vă și mișcați-vă picioarele la fiecare 1–2 ore, hidratați-vă corespunzător, evitați fumatul, păstrați o greutate sănătoasă, discutați cu medicul despre ciorapi compresivi sau despre profilaxia cu anticoagulante în situații speciale (internări, intervenții chirurgicale, călătorii foarte lungi). La drum lung, alegeți haine lejere, faceți exerciții pentru glezne și genunchi în poziție așezată și luați pauze pentru mers. Respectați indicațiile postoperatorii referitoare la mobilizare și tratament.
Diagnostic: evaluarea clinică este urmată, la nevoie, de analize precum D-dimer și de investigații imagistice (ecografie Doppler pentru venele membrelor; tomografie cu substanță de contrast pentru plămâni în suspiciunea de embolie). Medicul decide traseul în funcție de simptome, vârstă și comorbidități.
Tratament: pilonul principal îl reprezintă anticoagulantele (administrate injectabil sau oral) pe o durată stabilită individual, de regulă câteva luni. În situații selectate, se pot folosi tromboliza (medicamente care dizolvă rapid cheagul) ori proceduri intervenționale pentru extragerea acestuia. Dispozitive precum filtrul de venă cavă sunt rezervate cazurilor cu contraindicații la anticoagulare. Nu începeți, nu modificați și nu opriți un tratament antitrombotic fără acordul medicului, deoarece riscurile pot fi semnificative.
Acest material are scop informativ și nu înlocuiește consultul medical. Dacă observați simptome sugestive sau aveți îngrijorări legate de risc, programați o evaluare medicală. Pentru urgențe (durere toracică, dificultăți de respirație, semne de AVC), apelați 112.
Mic ghid practic pentru călătorii mai lungi: planificați pauze de mers la 1–2 ore; alegeți, când este posibil, un loc care permite extensia picioarelor; evitați deshidratarea; faceți rotații ale gleznelor și întinderi ale gambelor pe tot parcursul drumului; întrebați medicul, înainte de plecare, dacă aveți nevoie de măsuri suplimentare de protecție.